医疗AI的致命盲区:平均病人谬误的解决方案


过去五年,医疗 AI在准确率上高歌猛进,却始终无法突破一个致命缺陷——平均病人谬误。
大多数AI模型只对“平均病人”有效,那些罕见病、合并症多、或生理特征不典型的患者,反而被算法忽视。
来自麻省总院(MGH)的最新研究,提出了一个颠覆性性解决方案:N-0f-1精准医疗人工智能生态系统。
本文将为你独家剖析这个新架构,以及它如何从根本上改变未来医疗 AI的投资和临床落地。

AI医学的转向:从平均病人谬误到个体可靠
平均病人谬误是指:当 AI模型通过大规模人群最小化平均误差来追求准确率时,它必然在边缘个体(比如罕见病、少数族裔)。
近些年,AI诊断系统在个体层面却频频出错,例如血氧仪误读深色皮肤的含氧量、老年患者的败血症预测偏低。
这些平均误差之下的个体错误,让AI的临床信任度陷入危机。
N-of-1体系的核心哲学,是让AI不再追求多数人最优,而是针对每个人。
医疗AI的结构革命:从单一模型到多智能体协作
麻省总院的方案摒弃了单一模型的思路,转向一个由多智能体成的生态系统。
在这个系统中,每个AI智能体专注于不同维度,有的专注器官系统(如心血管、神经),有的专注不同群体(如老年病、儿科),有的专注分析模态(如影像、基因组、实验室指标),每个代理只在最擅长的窄领域内提供深度洞察。
同时所有智能体共享一个模型库与证据库,这意味着一个新发现临床证据(如基因标记、罕见变异)可以被所有相关智能体即时调用。
而协调层是整个系统的大脑,它实时评估每个智能体的可靠度,衡量数据密度、预测一致性、不确定性,并在必要时把病例分配给专场智能体或医生。
这意味着AI不再强行输出,能自觉知道自己的能力不足。
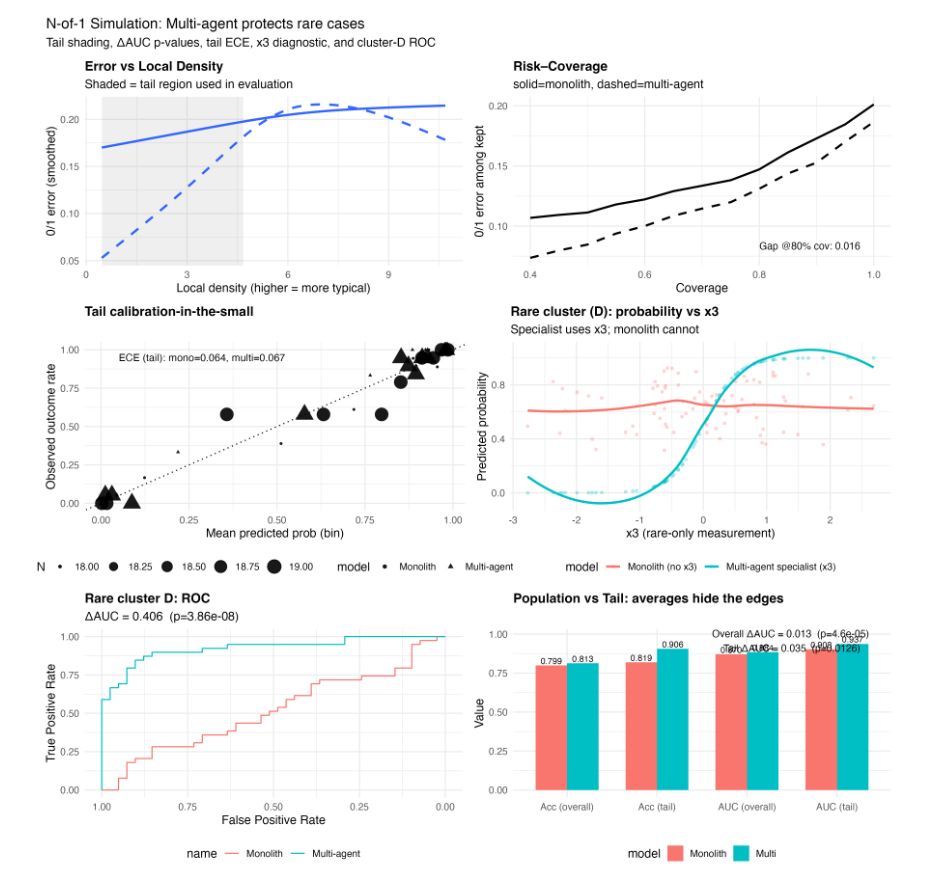
模拟验证:AI在罕见病例上准确率暴涨41%
研究团队使用合成数据进行了严苛模拟。结果显示,在常规病例中,多智能体系统仅比传统模型高出1.5%的总体准确率;但在罕见病例中,AUC从0.518跃升至0.924,准确率提升41%。
这意味着:在真正困难、数据薄弱的病例上,N-of-1体系的可靠性优势呈指数级增长。
更重要的是,该体系能自我校准,检测到异常数据时会自动降低输出置信度,并提示医生该患者不符合模型的训练边界。
传统AI验证依赖整体指标(如AUC、F1 Score),而N-of-1体系提出了一种新标准:
低密度误差评估(评估AI在稀疏样本区的失误率);
小样本校准曲线(验证个体级预测的置信度是否合理);
风险-覆盖曲线(AI在“只回答有把握的问题”时的可靠性)。
未来,这套验证思路或将成为FDA等监管机构评估AI医疗系统的新基准。
医学AI临床工作流程重建
医院和诊所未来或将要求模型供应商提供置信区间,当异常数值超出区间后启动人工复查或学科会诊。
通过管理AI的不确定性,让医疗AI决策变得可追踪、可信任,有效规避致命误诊。
医学AI从群体科学走向个体
这一生态系统让AI从单一真理输出成长为合作自省。当不同智能体出现冲突时,系统默认医生拥有最高裁决权,同时提供不确定性区间与溯源证据。
未来医疗AI的监管与评估核心,将不再是总体准确率,而是个体层面的可信度。





