皮肤癌AI诊断:从80%到85.8%的透明革命


皮肤是人体最大的器官,而皮肤癌是全球发病率最高的癌症之一。其中,黑色素瘤的恶性程度极高,一旦错过早期治疗窗口,死亡率将大幅上升。
而皮肤科医生用肉眼诊断黑色素瘤的准确率为80%,且不同专家结论存在显著差异。
最新研究表明,将人工智能技术用于该领域,准确率能突破85.8%,更关键的是它的决策透明化,能能向医生"解释"自己为何做出这个判断。

论文链接:https://arxiv.org/pdf/2511.00246
看不见的杀手:为什么黑色素瘤诊断如此致命?
据国外美国癌症协会2023年数据显示,在所有癌症病例中,约三分之一为皮肤癌。其中黑色素瘤是“头号杀手”,2023年黑色素瘤死亡率上升4.4%,但如果在早期检测到,5年生存率可超过99%。
传统诊断面临三重困境
1. 活检创伤与成本:最准确的活检需要侵入性手术,不仅成本高昂,还存在感染风险。
2. 人眼识别:皮肤镜检查依赖医生经验,准确率约80%,且不同专家的诊断结论可能截然不同。
3. 影像质量:据国外ISIC数据集分析,大量皮肤病变图像存在低对比度、噪声干扰、边界不规则等问题,甚至病变区域与健康皮肤的差异极不明显。
更棘手的是类别不平衡问题,在ISIC 2020数据集的33126张图像中,恶性黑色素瘤仅占1.8%,其余98.2%为良性或未知病变。
这种极端失衡会导致传统AI模型偏科,倾向于将所有病例判定为良性,从而错过真正的癌症患者。
三脑协同:深度集成学习
研究团队提出的解决方案,核心在于打破单一模型的认知局限,让三个不同“大脑”协同决策。
一、精选三大脑模型
研究团队从5个候选模型中,基于准确率和ROC-AUC评分(衡量模型区分良恶性能力的关键指标)最终选定三个模型。
1. ResNet-101:通过“跳跃连接”解决深度神经网络的梯度消失问题,ROC-AUC达0.90
2. DenseNet-121:特征图级联设计使其参数效率最高,准确率83.90%,ROC-AUC0.91
3. Inception v3:独特的“多尺度卷积模块”可同时捕捉不同分辨率的病变特征,准确率81.40%
二、双曲正切函数动态加权
传统集成学习要么一人一票,要么仅根据准确率分配权重。
研究团队创新性地使用双曲正切函数综合计算权重
[ w_i = \sum_{m \in M_i} \tanh(m) = \sum \frac{e^m - e^{-m}}{e^m + e^{-m}} ]
其中(M_i)包含第i个模型的精确率、召回率、F1分数和ROC-AUC四项指标。
这个函数的巧妙之处在于,当某项指标高时自动奖励更高权重,低时则惩罚降权,实现动态平衡。
实验对比显示,使用该方法的加权平均集成,相比最佳单一模型准确率提升1.9%,ROC-AUC提升2%,最终达到准确率85.80%、ROC-AUC 0.93的成绩。
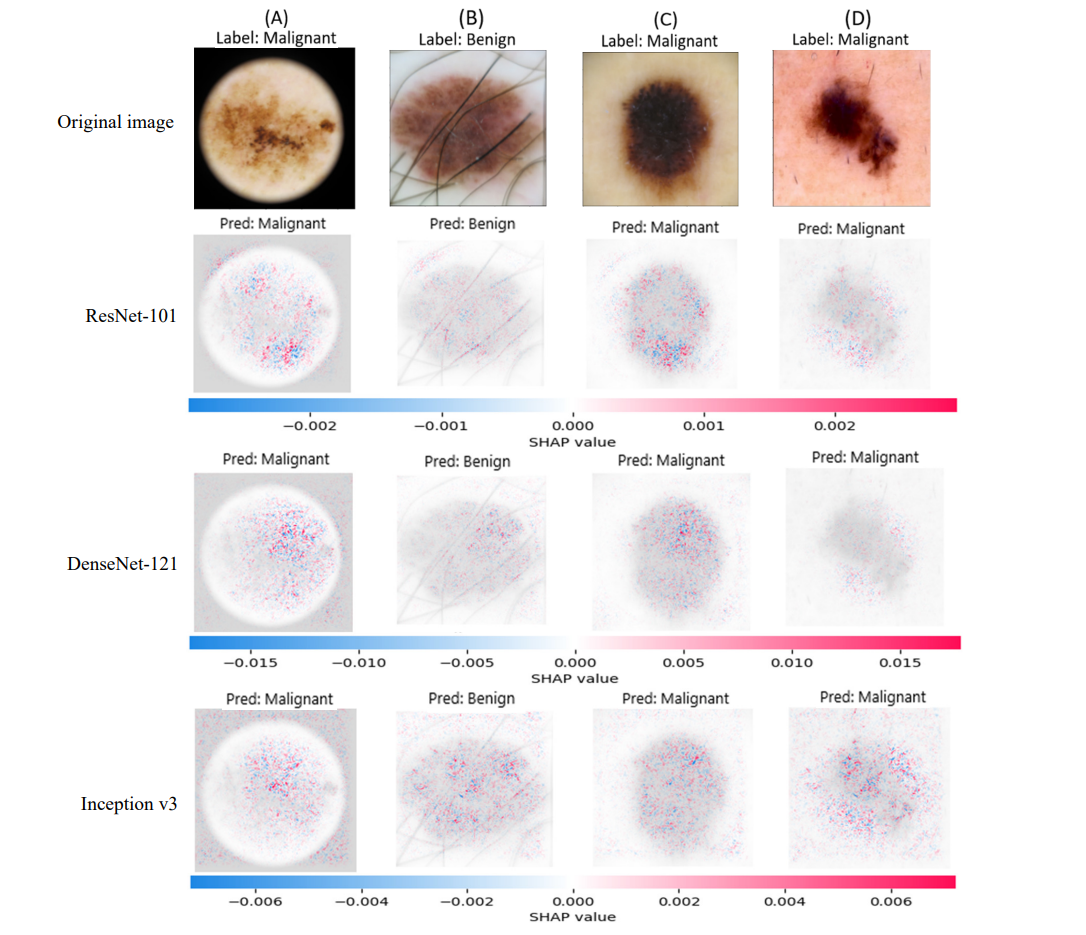
三、SHAP可解释性分析
这是整个研究最具颠覆性的部分。
传统深度学习被诟病为黑箱,即便预测准确,医生也无法理解AI为何做出这个判断。
研究团队引入SHAP技术,通过梯度解释器计算每个像素区域对预测结果的贡献值。
红色高亮区域:对恶性判断贡献最大的特征(如不规则边缘、异常色素沉积)
蓝色低亮区域:对良性判断贡献的特征(如均匀纹理)
医疗AI的生死细节,图像预处理比模型选择更关键
研究发现,原始图像的质量缺陷会系统性误导所有模型。
实际应用中,必须先进行毛发去除、镜像边缘裁剪等预处理,使病变区域与健康皮肤的可区分性显著提升。
否则即便模型再先进,也可能因看错重点而误诊。
医疗AI不应盲目追求单一最优模型
实验中,三种模型看到的癌症特征完全不同,单一模型可能因聚焦某个区域而错过其他关键线索。
但集成后,三者的盲区被相互覆盖,这才是准确率提升的根本原因。
在高风险医疗场景,构建认知互补的模型组合或将成为主流
据国外ISIC数据集统计,全球每年新增数十万张皮肤病变图像亟待分析,而皮肤科医生的培养周期长达8-10年。
可解释性AI不是要取代医生,而是让每个基层医疗机构都能拥有顶级专家的诊断能力。
在医疗AI的帮助下,或许几年后,当你或家人发现可疑皮肤病变时,就不用再等待数周预约专家了。





